| 84. Постинфарктная аневризма сердца - диагностика, клиника, показания к хирургическому лечению, типы операций.
| Постинфарктная аневризма ЛЖ представляет собой трансмуральный фиброзный рубец с характерной гладкой внутренней поверхностью, лишенной трабекулярного аппарата. Стенка ЛЖ в этой зоне обычно истончена, и как внутренняя, так и наружная ее поверхность выбухает наружу. Во время систолы вовлеченные сегменты ЛЖ акинетичны (без движения) или дискинетичны (с характерным парадоксальным движением).
В зависимости от локализации аневризмы левого желудочка Л. А. Боке-рия и Г. Г. Федоров выделяют четыре типа аневризм ЛЖ: тип Iа - передне-пе-регородочно-верхушечная, тип Iб - септальная, тип II - передне-боковая, тип III - задне-базальная, тип IV - бифокальная [12].
В нашей клинике применяется приведенная на с. 8 классификация аневризм левого желудочка.
Классификация постинфарктных аневризм левого желудочка
По механизму формирования:
| Год
| Автор
| Метод
| |
| С. S. Beck
| Укрепление АЛЖ широкой фасцией бедра
| |
| W. Likoff-С. P. Bailey
| Первая закрытая резекция АЛЖ
| |
| D. A. Cooley
| Первая открытая резекция АЛЖ с линейной пластикой ЛЖ
| |
| W. S. Stoney
| Аутопластика ЛЖ (техника реконструкции ЛЖ и МЖП)
| |
| W. H. Dagget
| Пластика заплатой задней стенки ЛЖ и ДМЖП
| |
| L. Levinsky
| Пластика заплатой передней стенки ЛЖ после инфарктэктомии
| |
| D. A. Cooley
| Линейная пластика ЛЖ с септопликацией или септопластикой
заплатой
| |
| A. D. Jatene
| Пластика ЛЖ кисетным швом
| |
| V. Dor
| Эндовентрикулопластика синтетической заплатой
| |
| V. Dor
| Эндовентрикулопластика эндокардиальной заплатой
| |
| D. A. Cooley-R. Matas
| Эндоаневризморафия
| Истинные.
Ложные (при разрыве стенки ЛЖ).
По времени:
Острые (до 1 месяца после инфаркта миокарда).
Хронические.
По морфологии:
Фиброзные.
Фиброзно-мышечные.
По форме:
Мешковидные.
Диффузные.
По виду асинергии:
Акинетичные.
Дискинетичные.
По наличию тромба в полости ЛЖ:
Без тромба.
Тромбированные.
По локализации:
Передне-перегородочно-верхушечные.
Передне-верхушечные.
Передне-боковые.
Задние.
Мультифокальные.
По функции неаневризматической части ЛЖ:
Хорошая сократимость сегментов неаневризматической части ЛЖ
(тип I).
Нарушенная сократимость сегментов неаневризматической части ЛЖ
(тип II). По наличию сопутствующей патологии:
Наличие желудочковых аритмий.
Наличие относительной митральной недостаточности.
Наличие легочной гипертензии.
Диагностика:
ЭКГ
Рентген
ЭХО
Вентрикулография
Коронарография
Сцинтиграфия
|
Линейная пластика ЛЖ по D. A. Cooley, 1958
| 
| |
Септопластика ЛЖ по W. S. Stoney, 1973
|  
| |
Линейная аневризмэктомия с септопластикой заплатой по D. A. Cooley, 1981.
| 
| | Линейная аневризмэктомия с септопликацией по D. A. Cooley, 1981.
| 
| |
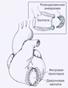
Пластика аневризмы ЛЖ по A. D. Jatene, 1985.
|  
| |
Эндовентрикулопластика синтетической заплатой по V. Dor, 1989:
| 
| |
Эндоаневризморафия по D. A. Cooley, 1989.
|  
| | Аутовентрикулопластика:
С. А. Хапаевым с коллегами предложен метод вентрикулопластики тканью стенки аневризмы, который является модификацией метода W. S. Stoney
|  
|
|
| 85. Сердечная недостаточность: классификация, принципы ранней диагностики, методы лечения.
| СН –“это мультисистемное заболевание, при котором первичное нарушение функции сердца вызывает целый ряд гемодинамических, нервных и гормональных адаптационных реакций, направленных на поддержание кровообращения в соответствии с потребностями организма”
(международное руководство по СН)
Классификация СН основана на следующих признаках:
1. По степени компенсированности расстройств:
а) НК компенсированная – признаки расстройств кровообращения появляются только при нагрузке;
б) НК декомпенсированная – признаки нарушений кровообращения обнаруживаются в покое.
2. По остроте развития и течению:
а) острая НК – развивается в течение нескольких часов и суток;
б) хроническая НК – развивается на протяжении нескольких месяцев или лет.
Классификация сердечной недостаточности.
1. По скорости развития:
а) острая СН – развивается за несколько минут и часов. Является результатом
острых нарушений: инфаркта миокарда, разрыва стенки левого желудочка;
б) хроническая СН – формируется постепенно, в течение недель, месяцев, годами. Является следствием артериальной гипертензии, длительной анемии, пороков сердца.
2. По первичному механизму: учитывают 2 (два) показателя – сократимость миокарда и приток венозной крови к сердцу.
а) первичная кардиогенная форма СН – сократимость миокарда снижена значительно, приток венозной крови к сердцу близок к норме. Причины: повреждение непосредственно миокарда. Это повреждение может быть разного генеза – воспалительное, токсическое, ишемическое. Ситуации: ИБС, инфаркт миокарда, миокардиты и пр.
б) вторичная некардиогенная форма СН – значительно уменьшен венозный приток к сердцу, а сократительная функция сохранена. Причины:
1) массивные кровопотери;
2) накопление в полости перикарда жидкости (крови, экссудата) и сдавление сердца. Это мешает расслаблению миокарда в диастолу и желудочки заполняются не полностью;
3) эпизоды пароксизмальной тахикардии – здесь ↓УО и → ↓ венозный возврат к правому сердцу.
3. По преимущественно пораженному отделу сердца:
а) левожелудочковая СН –приводит к уменьшению выброса крови в аорту, перерастяжению левого сердца и застою крови в малом круге.
б) правожелудочковая СН –приводит к уменьшению выброса крови в малый круг, перерастяжению правого сердца и застою крови в большом круге.
4. По происхождению – 3 (три) формы СН:
а) миокардиальная форма СН – в результате непосредственного повреждения миокарда.
б) перегрузочная форма СН – в результате перегрузки сердца (увеличении пред- или постнагрузки)
в) смешанная форма СН– результат сочетания прямого повреждения миокарда и его перегрузки. Пример: при ревматизме сочетается воспалительное повреждение миокарда и повреждение клапанов.
Общие нарушения гемодинамики при СН (независимо от локализации):
1. Уменьшение МОК: причина – снижение сократительной функции сердца.
2. Увеличение систолического объема в результате неполной систолы:
= избыточный приток;
= сопротивление для оттока;
= прямое повреждение миокарда.
3. Увеличение конечного диастолического давления в желудочках сердца: в результате увеличения количества крови, остающегося в желудочках после систолы + нарушение расслабления миокарда.
4. Дилатация полостей сердца: в результате увеличения конечного диастолического объема и растяжения миокарда.
5. Увеличение давления крови в венах и полостях сердца:
= при ЛЖН – в левом желудочке и легочных венах;
= при ПЖН – в правом предсердии и vv.cavae.
6. Снижение скорости сократительного процесса: это увеличиваетпериод изометрического напряжения и систолы в целом.
ОСН
Клинические варианты ОСН
Острая декомпенсированная СН (впервые возникшая, декомпенсация ХСН)-
Мало выраженные симптомы ОСН, не соответствующие критериям кардиогенного шока, отека легких или гипертонического криза.
Гипертензионная ОСН- симптомы ОСН у больных с относительно сохраненной функцией ЛЖ в сочетании с высоким АД и рентгенологической картиной венозного застоя в легких или отека легких.
Отек легких (подтвержденный при R –ии легких)-тяжелый респираторный дистресс с влажными хрипами в легких, ортопно и,как правило, насыщением артериальной крови кислородом < 90% при дыхании комнатным воздухом до начала лечения.
Кардиогенный шок- клинический синдром, характеризующийся гиперфункцией тканей из-за СН, которая сохраняется после коррекции преднагрузки. Обычно наблюдается артериальная гипотония (САД < 90 мм рт стили снижение АД ср >30 мм рт ст) и/или снижение скорости диуреза <0,5 мл/кг*час. Симптоматика может быть связана с наличием бради – или тахиаритмий, а также выраженной сократительной дисфункцией ЛЖ ( истинный кардиогенный шок).АВ последнем случае ЧСС обычно > 60 уд/мин и нет тяжелых тахиаритмий. Наличие застоя в тканях возможно, но не обязательно. Синдром низкого СВ и кардиогенный шок – различные стадии одного процесса.
СН с высоким сердечным выбросом- симптомы ОСН у больных с высоким СВ, обычно в сочетании с тахикардией, теплыми кожнымипокровами и конечностями, застоем в легких и иногда низким АД (септический шок)
Недостаточность ПЖ- синдром низкого СВ в сочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотонией.
Для оценки тяжести поражения миокарда и прогноза при ОИМ применяются классификации Kilip,1967 и Forrester JS,1977
Классификация Kilip T. Основана на учете клинических признаков и результатов рентгенографии грудной клетки. Выделяют четыре стадии (класса) тяжести.
СТАДИЯ I - нет признаков СН.
СТАДИЯ II – СН (влажные хрипы в нижней половине легочных полей, III тон, признаки венозной гипертензии в легких).
СТАДИЯ III – тяжелая СН (явный отек легких; влажные хрипы рапространяются более, чем на нижнюю половину легочных полей).
СТАДИЯ IV – кардиогенный шок (САД < 90 мм рт ст с признаками периферической вазоконстрикции: олигурия, цианоз,потливость).
Классификация Forrester JS,1977 основана на учете клинических признаков, характеризующих выраженность периферической гипоперфузии, наличие застоя в легких, сниженного СИ < 2,2 л/мин*м2 и повышенного ДЗЛА > 18 мм рт ст. Выделяют норму (группа I), отек легких (группа II), гиповолемический и кардиогенный шок (группа III и IV соответственно).
ХСН
Основные причины развития ХСН
- ИБС(острые и хронические формы)
- Гипертоническая болезнь и симптоматические артериальные гипертензии
- Кардиомиопатии(дилатационная, гипертрофическая (в том числе обструктивная), рестриктивная (в том числе при амилоидозе, саркоидозе, гемохроматозе), облитеративная)
- Врожденные и приобретенные пороки сердца
- Нарушения ритма сердца(тахикардия, брадикардия (атриовентрикулярная блокада III степени, синдром слабости синусового узла); фибрилляция предсердий и др.)
- Алкоголь и лекарственные препараты(препараты с отрицательным хроно% и инотропным действием)
- ХСН “большого сердечного выброса”(анемия, тиреотоксикоз, артериовенозная фистула, болезнь Педжета и др.)
- Заболевания перикарда(констриктивный перикардит, выпот в полость перикарда)
- Первичная правожелудочковая сердечная недостаточность(легочное сердце, трикуспидальная недостаточность)
Классификация ХСН ОССН (2002 г.)
| Стадии ХСН
(могут ухудшаться, несмотря на лечение)
| Функциональные классы ХСН
(могут изменяться на фоне лечения как в одну, так и в другую сторону)
| | I ст. Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ
| I ФКограничения физ. активности отсутствует: привычная физ. активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил
| | IIА ст. Клинически выраженная стадияНарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов
| II ФК незначительное ограничение физ. активности: в покое симптомы отсутствуют, привычная физ. активность сопровождается утомляемостью, одышкой или сердцебиением
| | IIБ ст. Тяжёлая стадия. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов
| III ФК заметное ограничение физ. активности: в покое симптомы отсутствуют, физ. активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов
| | III ст. Конечная стадия. Выражены изменения гемодинамики и тяжёлые (необратимые) структурные изменения органов – мишеней (сердца, лёгких, сосудов, головного мозга, почек). Финальная стадия ремоделирования органов
| IV ФК невозможность выполнить какую-либо физ. нагрузку без появления дискомфорта. Симптомы СН в покое и усиливаются при минимальной физ. активности.
|
|












